Последствия алкоголизма

 — По данным официальной статистики, за годы действия государственной политики, направленной на защиту граждан от табачного дыма и последствий потребления табака, распространенность курения в стране неуклонно снижается, правда, за последние годы наблюдается замедление темпов снижения распространенности курения и прирост потребления иной никотинсодержащей продукции: вейпов, электронных сигарет, продуктов нагревания табака, кальянов и бездымного табака.
— По данным официальной статистики, за годы действия государственной политики, направленной на защиту граждан от табачного дыма и последствий потребления табака, распространенность курения в стране неуклонно снижается, правда, за последние годы наблюдается замедление темпов снижения распространенности курения и прирост потребления иной никотинсодержащей продукции: вейпов, электронных сигарет, продуктов нагревания табака, кальянов и бездымного табака.
Осведомленность населения о том, что эти продукты вызывают зависимость в силу содержания высокотоксичного никотина и другие заболевания, присущие табаку, остается низкой. Этому способствует агрессивный маркетинг этой продукции со стороны табачных компаний, нацеленный в первую очередь на подростков и молодежи
Никотинсодержащая продукция наносит такой же вред организму, как и табачные изделия, а мифы об их безвредности — лишь хорошо запланированная дезинформация табачной индустрии.
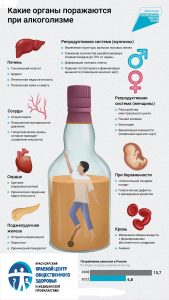
— Проблема алкоголя чрезвычайно серьезна: более 200 заболеваний связано с его злоупотреблением, а вклад алкоголя в возникновение различных заболеваний варьирует от 5 до 75%.
— Алкоголь — это яд, который действует на все системы организма. Помимо того, что он убивает самого человека, но также ставит под угрозу безопасности окружающих. Так, алкоголь вызывает и нарушение координации движения, и нарушение контроля за поведением. Итог: несчастные случаи самого разного характера, при этом часто гибнут люди, ни разу не употреблявшие алкоголь.
Ребёнок должен быть защищен от всего, от чего он может быть защищен.
В чем разница между бактериями и вирусами?
И бактерии, и вирусы невидимы невооруженным глазом и вызывают насморк, лихорадку или кашель, так как же мы можем отличить их?
Поскольку бактерии быстро развивают устойчивость к антибиотикам, становится все более важным знать разницу, потому что вирусы нельзя лечить антибиотиками, а бактерии — противовирусными препаратами.
Необходимо быстрое и эффективное тестирование, чтобы можно было успешно лечить патогенный микроорганизм.
COVID-19 учит нас трудному пути: у нас нет лечения от нового вируса, пока у нас нет противовирусных препаратов и вакцин, специально предназначенных против него.
Терапия, разработанная против существующего вируса, часто не работает или работает плохо против нового вируса. До сих пор нашим лучшим оружием было и остается — мытье рук и физическое дистанцирование.
На биологическом уровне основное отличие состоит в том, что бактерии — это свободноживущие клетки, которые могут жить внутри или вне тела, а вирусы — это неживой набор молекул, которым для выживания нужен хозяин.
Многие бактерии помогают нам: живут в нашем кишечнике, переваривают и помогают усваивать нашу пищу, фиксируют азот и разлагают органические вещества в почве. Точно так же не все вирусы плохие — теперь мы знаем, что в нашем кишечнике, коже и крови присутствуют и полезные вирусы, которые могут убивать нежелательные бактерии и более опасные вирусы.
Бактерии и вирусы окружают нас повсюду
Бактерии и вирусы могут быть невидимы человеческому глазу, но они повсюду вокруг нас в поистине ошеломляющих количествах. В наших океанах бактерий в 10 миллиардов раз больше, чем звезд во Вселенной. Миллионы вирусов в мире, уложенные встык, растянулись бы на 100 миллионов световых лет.
Микроорганизмы, безвредно живущие в наших телах, превосходят по численности человеческие клетки в соотношении 10 к 1, играя жизненно важную роль в здоровье человека.
Но не все микроорганизмы существуют в гармонии с нами. Патогены представляют собой подмножество микроорганизмов, которые могут вызывать заболевания, и к ним относятся представители бактерий, грибов, вирусов, гельминтов и простейших.
Известно, что 1% известной в мире микробной популяции является патогенным для человека — примерно 1400 видов.
Что такое бактерии?
 Бактерии — это свободноживущие клетки, которые могут жить внутри или вне тела. Бактерии — это прокариоты — мельчайшие, простейшие и самые древние клетки с свободно плавающим генетическим материалом. Эти микроскопические одноклеточные организмы могут иметь стержневую, спиралевидную или сферическую форму.
Бактерии — это свободноживущие клетки, которые могут жить внутри или вне тела. Бактерии — это прокариоты — мельчайшие, простейшие и самые древние клетки с свободно плавающим генетическим материалом. Эти микроскопические одноклеточные организмы могут иметь стержневую, спиралевидную или сферическую форму.
Существует два типа бактерий: грамотрицательные и грамположительные. Ключевым отличием является наличие дополнительной наружной мембраны у грамотрицательных бактерий. По сути, это дополнительная линия защиты, которая затрудняет проникновение антибиотиков, что затрудняет уничтожение грамотрицательных бактерий и делает их более склонными к развитию резистентности.
Бактерии в изобилии обитают в почве, населяя корневую систему растений, чтобы выполнять такие функции, как фиксация азота или действовать как противогрибковые агенты. Термофильные (теплолюбивые) бактерии фиксируют серу для производства сульфидов и энергии для фотосинтеза в водных отложениях или богатых органикой водах.
Опасные бактерии живут в почве, и это хороший повод надеть садовые перчатки.
Опасные бактерии также обитают в почве, что является хорошей причиной для использования садовых перчаток. Наводнения в 2019 году вынесли на поверхность Burkholderia pseudomallei, бактерии, вызывающие серьезную инфекцию, известную как мелиоидоз.
В нашем организме бактерии обитают в пищеварительной системе человека, живут на нашей коже и способствуют энергетическому обмену, пищеварению, работе мозга и общему самочувствию. Но если баланс этих бактерий нарушается дозой антибиотиков или плохим состоянием здоровья, тогда дискомфорт в кишечнике или кожные инфекции являются обычным явлением.
Инфекционные заболевания, вызываемые бактериями, унесли жизни более половины всех людей, когда-либо живших на Земле. Исторически сложилось так, что бактериальные инфекции стали причиной крупных пандемий, таких как бубонная чума, которая, по оценкам, унесла жизни 50-60 процентов населения Европы во время Черной смерти в 14 веке.
Бактерии размножаются в основном бинарным делением
Бактерии размножаются в основном путем бинарного деления — репликации своей ДНК, так что у них есть две копии на противоположных сторонах клетки, а затем выращивание новой клеточной стенки посередине, чтобы произвести две дочерние клетки. Это удвоение времени занимает от 20 минут до часа. Это короткое время генерации позволяет мутациям быстро появляться и накапливаться и быстро вызывать значительные изменения в бактериях, такие как устойчивость к антибиотикам.
Бактерии могут общаться друг с другом, высвобождая химические сигнальные молекулы, позволяя популяции действовать как один многоклеточный организм.
В зависимости от плотности молекул и сигнала, который они генерируют, бактериальное сообщество может адаптироваться и реагировать, чтобы конкурировать за ресурсы в процессе, известном как чувство кворума, способность регуляции экспрессии генов микроорганизмов.
Общение наделяет бактерии некоторыми качествами высших организмов.
Эта способность общаться друг с другом позволяет бактериям координировать экспрессию генов и, следовательно, поведение всего сообщества.
Этот процесс придает бактериям некоторые качества высших организмов и является мощным оружием против антибиотиков. Это может привести к тому, что некоторые бактерии отключатся и станут бездействующими при воздействии антибиотика, и они могут регенерировать, когда антибиотик исчезнет.
Что такое вирусы?
 Вирусы представляют собой совокупность различных типов молекул, состоящих из генетического материала (одно- или двухцепочечной ДНК или РНК) с белковой оболочкой, а иногда и с жировым слоем (оболочкой). Они могут принимать различные формы и размеры — космические корабли, спирали, цилиндры и шары.
Вирусы представляют собой совокупность различных типов молекул, состоящих из генетического материала (одно- или двухцепочечной ДНК или РНК) с белковой оболочкой, а иногда и с жировым слоем (оболочкой). Они могут принимать различные формы и размеры — космические корабли, спирали, цилиндры и шары.
Вирусы, покрытые слоем жира (например, SARS-CoV-2, вызывающий COVID-19), легче уничтожаются простым мытьем рук, потому что мыло разрушает этот жировой слой. Вирусы не могут размножаться сами по себе (в отличие от бактерий), поэтому они не считаются «живыми», но они могут выживать на поверхностях в течение разного периода времени.
Вирусы — это неживой набор молекул, которым для выживания нужен хозяин.
Вирусы должны проникнуть в живую клетку (например, в человеческую клетку), чтобы иметь возможность размножаться, и, оказавшись внутри, они захватывают все клеточные механизмы и заставляют клетку производить новый вирус.
Вирусы вызывают заболевания, включая грипп, вирус простого герпеса, лихорадку Эбола, вирус Зика и грозную простуду.
Вирусы могут быть весьма избирательны в отношении того, где они живут и размножаются — многие вирусы даже не заражают людей. Некоторые вирусы заражают только бактерии, некоторые заражают только растения, а многие заражают только животных.
Однако вирус может эволюционировать и проникнуть в человека. Это часто происходит с гриппом: например, птичьим гриппом или свиным гриппом, которые возникли у птиц и свиней и сумели заразить людей. SARS-CoV-2, вирус, вызывающий COVID-19, вероятно, попал в человека от летучих мышей.
Жизненный цикл вируса можно разделить на следующие этапы: проникновение вируса в клетку-хозяин; репликация вирусного генома; производство новых вирусных белков; сборка этих вирусных белков в новые вирусы, а затем высвобождение из клетки-хозяина (либо путем уничтожения клетки, либо путем отпочкования от мембраны клетки-хозяина), готовых заразить новые клетки.
Почему так важно различать?
Молекулярные инструменты улучшают способность врачей выявлять вирусные или бактериальные инфекции быстрее и эффективнее. Есть надежда, что врачи смогут проверять пациентов в кабинете врача общей практики или в экстренной ситуации и сразу выяснять, вызвано ли их заболевание вирусом или бактерией.
Цель состоит в том, чтобы быстрые тесты были доступны в хирургии общей практики.
Важно знать разницу между вирусной и бактериальной инфекцией, чтобы врачи могли лечить правильное заболевание, а антибиотики не использовались без необходимости, способствуя росту устойчивых к антибиотикам супербактерий.
По этой же причине не следует ожидать, что врач назначит антибиотики, если вы страдаете от вирусной инфекции, такой как простуда. Исследователи из IMB работают над тем, чтобы за несколько часов выявлять и идентифицировать бактерии, вызванные инфекциями, — в настоящее время на это уходит несколько дней. Воспользовавшись преимуществами этих молекулярных электростанций исследователи переделывают смертельную конструкцию бактерий и вирусов, чтобы найти способы остановить их инфекционные циклы.
На данный момент разрабатываются вакцины для защиты от COVID-19.
Вакцины показывают иммунной системе важные части вируса, чтобы иммунная система могла подготовить инструменты для эффективной борьбы с настоящим вирусом — вакцины обманом заставляют иммунную систему реагировать так, как она раньше видела вирус. Наиболее изученными из этих иммунных «инструментов» являются антитела, которые препятствуют проникновению вирусов в новые клетки. Но иммунная система также производит клетки-киллеры, которые останавливают репликацию вируса, убивая любые инфицированные клетки-хозяева. Традиционно вакцины представляют собой слабые или инактивированные формы вируса. В мире находится много потенциальных вакцин-кандидатов, созданных с использованием широкого спектра новых технологий. Эти вакцинные технологии включают использование субъединичных вакцин: исследователи производят вирусные белки и вводят их в организм, так что иммунная система вырабатывает антитела против этих вирусных белков. Этот метод обычно безопаснее и быстрее, чем использование живого или инактивированного вируса. Другие технологии обманывают организм, чтобы он сам производил эти вирусные белки, к ним относятся доставка РНК в липосомах или ДНК-плазмид в наночастицах, а также модифицированные безопасные вирусы и существующие вакцины. Изучая жизненные циклы вирусов и то, как вирусы обнаруживаются иммунной системой, мы можем открыть новые способы нацеливания на вирус и лечения вирусных заболеваний даже без вакцины.
Бактериальные и вирусные инфекции часто связаны
Хотя бактериальные и вирусные инфекции различаются, они часто связаны между собой. Тяжелые случаи вирусной пневмонии часто заканчиваются ассоциированной бактериальной инфекцией. Это особенно верно в отношении COVID-19, когда до 50% тяжелобольных госпитализированных пациентов развили бактериальную инфекцию. Таким образом, несмотря на то, что COVID-19 вызывается вирусом, антибиотики действительно важны для лечения связанных с ним бактериальных инфекций. Поскольку устойчивые к антибиотикам бактерии становятся все более серьезной глобальной проблемой, исследователи IMB изучают поверхностную активность бактерий на молекулярном уровне и обнаруживают, как они ускользают от иммунной системы человека. Они также занимаются разработкой новых методов лечения устойчивых бактерий и помогают исследователям во всем мире открывать новые антибиотики.
Сейчас мы находимся на пути к разработке превентивной терапии, биомаркеров и вакцин
Инфекционные заболевания
Инфекционные заболевания — это расстройства, вызываемые микроорганизмами или микробами, такими как вирусы, бактерии, грибы или паразиты. Существуют триллионы видов микробов, но только несколько тысяч являются болезнетворными организмами, или патогенами. На самом деле, многие виды живут внутри или на теле человека, образуя так называемую нормальную микробную флору, которая не только безвредна, но и полезна для защиты организма человека-хозяина от вторжения патогенов.
Инфекционные заболевания могут быть приобретены различными путями: через прямые или непрямые контакты с инфицированным человеком, через потребление зараженных пищевых продуктов, использование зараженного медицинского устройства, от инфицированной матери к ребенку во время беременности или родов, через контакты с инфицированным животным или отходами животного происхождения или через укусы носителей, такие как комары или клещи.
Патогенные микроорганизмы могут вдыхаться в виде загрязненных аэрозольных капель, употребляться с пищей или напитками или попадать в нос, рот или глаза, когда люди берут в руки загрязненные предметы, а затем прикасаются к своему лицу. Организмы, которые распространяются через жидкости организма, обычно передаются при сексуальных контактах, переливании крови или кожных ранах.
Нормальная флора обычно безвредна, но может вызвать заболевание у людей с ослабленной иммунной системой. Резидентные бактерии также могут вызвать инфекцию, если они попадают в части тела, которые, как предполагается, свободны от микробов, что может произойти во время травмы или операции. Чрезмерное использование антибиотиков может убить защитные бактерии, позволяя условно-патогенным микроорганизмам процветать и вызывать заболевания.
Способность организма инфицировать хозяина и наносить ему повреждения определяется его вирулентностью. Чем выше вирулентность патогена, тем более тяжелое заболевание он может вызвать. Факторы вирулентности — это молекулы или структуры, которые позволяют патогену проникать в ткани хозяина или обходить иммунную защиту.
Некоторые бактерии используют адгезивные волоскоподобные выступы, называемые фимбриями или пили, для связывания с клетками-хозяевами и создания отправной точки для инвазии в ткани; другие используют специализированные молекулы, называемые адгезинами, для той же цели. Вирусы используют спайковые белки на своей поверхности для связывания с клетками-хозяевами и проникновения в них.
У некоторых бактерий есть капсула, которая помогает им сопротивляться “съедению” фагоцитами. Другие продуцируют ферменты или токсины, которые препятствуют созреванию фагосом или противодействуют литическому эффекту лизоцима.
Патогены способны воздействовать практически на любые аспекты иммунной системы хозяина. Помимо других механизмов, они могут нарушать выработку антител или продуцировать суперантигены, которые индуцируют неспецифическую активацию Т-клеток и массивное высвобождение цитокинов.
Некоторые вирусы могут оставаться в состоянии покоя внутри клеток-хозяев, эффективно скрываясь от иммунной системы хозяина.
Бактерии могут развить устойчивость к антибиотикам, тем самым уклоняясь от лечения.
Неконтролируемый рост патогенов разрушает ткани хозяина, вызывая симптомы. Инфекция запускает воспалительную реакцию организма, которая привлекает иммунные клетки к месту поражения для борьбы с захватчиком. Хотя воспаление является важным защитным механизмом, оно может стать чрезмерным и привести к повреждению собственных тканей организма, усугубляя тяжесть заболевания.
Многие бактерии выделяют экзотоксины, которые наносят ущерб системам организма. Большинство токсинов вырабатывается в ходе инфекции, но существуют также предварительно сформированные токсины, такие как те, которые вызывают пищевое отравление, которые могут вызвать заболевание даже при отсутствии бактерий.
Грамотрицательные бактерии имеют эндотоксин в составе своей внешней мембраны. Этот эндотоксин ответственен за чрезмерное высвобождение медиаторов воспаления и прокоагулянтных факторов, которые могут привести к летальному исходу у пациентов с сепсисом.
Диагноз основывается на симптомах и лабораторных тестах, которые указывают на присутствие и, возможно, идентичность возбудителя.
Антибиотики, противовирусные, противогрибковые и противопаразитарные препараты используются для лечения инфекций, вызываемых бактериями, вирусами, грибками и паразитами соответственно.
Передачу инфекционных заболеваний можно в значительной степени свести к минимуму, соблюдая личную гигиену, особенно мытье рук. Вакцины, когда они доступны, являются наиболее эффективными мерами профилактики. Иногда антибиотики могут назначаться в профилактических целях.
 Всемирный день борьбы с туберкулезом 2023 г. пройдет под лозунгом «Yes! We can end TB» «Да! Мы можем ликвидировать туберкулез!», который призван вселить надежду и привлечь политическую поддержку на высоком уровне, мобилизовать финансовые ресурсы, а также способствовать ускоренной реализации рекомендаций ВОЗ, внедрению инноваций, активизации действий и многосекторальному сотрудничеству в интересах борьбы с эпидемией туберкулеза. Этот год имеет особое значение, поскольку в 2023 г. состоится совещание высокого уровня ООН по проблеме туберкулеза, в связи с которым открывается возможность для привлечения внимания к проблеме и повышения уровня политической приверженности. В этом году главным элементом Всемирного дня борьбы с туберкулезом будет настоятельный призыв к странам активизировать работу в этой сфере в свете предстоящего совещания высокого уровня ООН по борьбе с туберкулезом. ВОЗ и ее партнеры также обратятся к государствам-членам с призывом ускорить внедрение рекомендованных ВОЗ новых более коротких курсов лечения лекарственно-устойчивого туберкулеза, основанных исключительно на пероральных препаратах. Всемирный день борьбы с туберкулезом проводится ежегодно 24 марта – в день, когда в 1882 г. была открыта бактерия, вызывающая туберкулез, – для повышения осведомленности о проблеме туберкулеза и мобилизации усилий по ликвидации глобальной эпидемии этого заболевания.
Всемирный день борьбы с туберкулезом 2023 г. пройдет под лозунгом «Yes! We can end TB» «Да! Мы можем ликвидировать туберкулез!», который призван вселить надежду и привлечь политическую поддержку на высоком уровне, мобилизовать финансовые ресурсы, а также способствовать ускоренной реализации рекомендаций ВОЗ, внедрению инноваций, активизации действий и многосекторальному сотрудничеству в интересах борьбы с эпидемией туберкулеза. Этот год имеет особое значение, поскольку в 2023 г. состоится совещание высокого уровня ООН по проблеме туберкулеза, в связи с которым открывается возможность для привлечения внимания к проблеме и повышения уровня политической приверженности. В этом году главным элементом Всемирного дня борьбы с туберкулезом будет настоятельный призыв к странам активизировать работу в этой сфере в свете предстоящего совещания высокого уровня ООН по борьбе с туберкулезом. ВОЗ и ее партнеры также обратятся к государствам-членам с призывом ускорить внедрение рекомендованных ВОЗ новых более коротких курсов лечения лекарственно-устойчивого туберкулеза, основанных исключительно на пероральных препаратах. Всемирный день борьбы с туберкулезом проводится ежегодно 24 марта – в день, когда в 1882 г. была открыта бактерия, вызывающая туберкулез, – для повышения осведомленности о проблеме туберкулеза и мобилизации усилий по ликвидации глобальной эпидемии этого заболевания.
Кровяной путь передачи (наиболее часто — вирусный гепатит В, ВИЧ-инфекция) — в этом случае предотвратить инфекционные заболевания помогут стерильный хирургический инструментарий, отказ от татуировок (особенно в домашних условиях).
— Профилактика инфекционных заболеваний включает индивидуальную (вакцинация, соблюдение правил гигиены, закаливание, ведение здорового образа жизни) и общественную профилактику (создание здоровых и безопасных условий труда и быта на производстве, на рабочем месте).
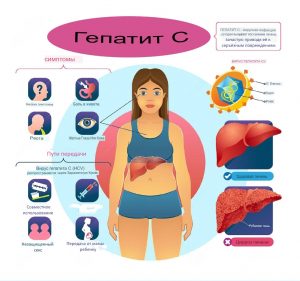 Антропонозное вирусное заболевание с парентеральным и инструментальным путём заражения.
Антропонозное вирусное заболевание с парентеральным и инструментальным путём заражения.
Антропонозное значит что может паразитировать только в организме человека.
Парентеральный путь — это, когда инфекция попадает непосредственно в кровь, на слизистую и т. д., минуя механизмы защиты организма.
Симптомы гепатита С, как правило, не проявляются. Заражение организма протекает в скрытой, невыраженной форме.
Будьте бдительны!
Гепатит С — это заболевание печени, вызванное заражением вирусом гепатита С (HCV). ВГС может вызывать как острую, так и хроническую инфекцию гепатита, варьирующуюся по тяжести от легкого заболевания, которое длится всего несколько недель, до серьезного заболевания на всю жизнь, приводящего к циррозу и раку печени.
Вирус в основном передается при контакте через поврежденную кожу с инфицированной кровью. В России основным путем передачи ВГС является употребление инъекционных наркотиков в результате совместного использования зараженных игл. Реже вирус может передаваться половым путем, в медицинских учреждениях из-за неадекватных методов инфекционного контроля или перинатально от инфицированной матери к ребенку.
Тихая болезнь без симптомов
У большинства людей с острой инфекцией HCV нет никаких симптомов. Те, у кого развивается хроническая инфекция, часто протекают бессимптомно до нескольких лет после заражения, когда симптомы развиваются вторично с серьезными повреждениями печени.
Около 30% людей с хроническим гепатитом С страдают от повреждения печени, и у небольшого числа из них развивается рак. Гепатит С считается одной из ведущих причин рака печени и операций по пересадке печени в Европе.
ВГС: нет вакцины, но есть лекарство
Инфекцию можно вылечить, особенно если она обнаружена и лечится соответствующими комбинациями противовирусных препаратов. Противовирусное лечение в настоящее время может вылечить более 90% людей с ВГС-инфекцией.
Что касается профилактики, то в настоящее время не существует эффективной вакцины против гепатита С, и наиболее эффективные профилактические меры по снижению риска заражения ВГС включают просвещение, программы снижения вреда, ориентированные на людей, употребляющих инъекционные наркотики, и внедрение надежных методов инфекционного контроля в медицинских учреждениях
Информационный бюллетень
Гепатит С — это вирус, который передается через кровь. Примерно пятая часть людей, заразившихся вирусом (так называемая “острая инфекция гепатита С”), выводят его из своего организма, не нуждаясь в лечении, а иногда и без каких-либо симптомов. Если инфекция длится дольше шести месяцев, это называется “хроническая инфекция гепатита С”, и может потребоваться лечение.
Симптомы
У большинства людей с острой инфекцией гепатита С нет никаких симптомов. У них может появляться усталость и желтуха (пожелтение кожи и глазных яблок). У людей, у которых развивается хронический гепатит С, также могут никогда не проявляться какие-либо симптомы. Те, у кого развиваются симптомы, как правило, страдают от общих недомоганий, таких как усталость, тошнота и дискомфорт в животе. Примерно у 30% людей с хроническим гепатитом С развивается повреждение печени (называемое циррозом), и у небольшого числа из них развивается рак.
Способы заразиться гепатитом С
Гепатит С передается через инфицированную кровь. Большинство людей в России, заболевших гепатитом С, являются потребителями инъекционных наркотиков, которые подхватили инфекцию при совместном использовании зараженных игл. Гепатит С также может передаваться при нанесении татуировок, пирсинге тела и иглоукалывании, если они выполняются в нестерильных условиях.
Беременные женщины с гепатитом С могут передать инфекцию своим детям.
В прошлом переливание крови могло быть способом заразиться гепатитом С. Теперь все доноры крови должны пройти скрининг и все продукты крови протестированы, чтобы предотвратить это. Люди, находящиеся на почечном диализе, могут подвергаться более высокому риску.
Люди, наиболее подверженные риску
Любой человек может заразиться гепатитом С при подкожном контакте с зараженной кровью. Однако к основным группам риска относятся потребители инъекционных наркотиков, люди, которые в прошлом получали переливания крови без проверки, те, кто находится на диализе, и дети, рожденные от матерей, инфицированных гепатитом С. Существует низкий риск подхватить инфекцию, если жить в одном доме с больным гепатитом С и пользоваться общими предметами, такими как зубные щетки, бритвы или машинки для стрижки волос, на которых может быть зараженная кровь, или при регулярном половом контакте с инфицированным человеком. Медицинские работники также имеют низкий риск заражения в результате несчастных случаев с загрязненными иглами или другим оборудованием.
По оценкам Всемирной организации здравоохранения (ВОЗ), около 3% населения земного шара инфицировано гепатитом С. В Северной Европе, Канаде и Австралии уровень заболеваемости низкий (менее 1%); в США и большей части Европы — около 1%; и более высокий (более 2%) в Африке, Латинской Америке и Центральной и Юго-Восточной Азии.
Диагноз
Гепатит С диагностируется с помощью анализа крови.
Лечение
Проведение теста следует обсудить с врачом первичной медицинской помощи до и после тестирования. Люди с тяжелым или более длительно протекающим заболеванием должны быть осмотрены специалистом по печени. Гепатит С лечится комбинацией препаратов в течение определенного периода времени, хотя медицинские эксперты все еще разрабатывают наилучшее лечение, и режимы могут варьироваться. В целом, лечение позволяет успешно избавиться от вируса более чем у половины пациентов. Людям, у которых развивается серьезное заболевание печени, может потребоваться пересадка.
Как избежать заражения гепатитом С
Люди из групп риска, указанных выше, должны регулярно проходить тестирование, чтобы их можно было быстро диагностировать и лечить, если они заразятся гепатитом С. Следует принимать меры предосторожности, особенно в медицинских учреждениях, в местах нанесения татуировок, иглоукалывания и пирсинга, чтобы снизить риск контакта с любой кровью в случае ее заражения.
В некоторых странах беременные женщины регулярно проходят тестирование на гепатит С, чтобы их можно было лечить и защитить их детей, если у них есть инфекция.
Вакцинации против гепатита С не существует.
Что делать, если у вас гепатит С
Люди с гепатитом С не нуждаются в изоляции. Потребление алкоголя следует прекратить или уменьшить. Инфицированные люди не должны сдавать кровь. Необходимость тестирования членов семьи или других близких людей следует обсудить с медицинским работником.
Вирус гепатита С (ВГС) может вызывать как острую, так и хроническую инфекцию. Острые инфекции ВГС обычно протекают бессимптомно и в большинстве случаев не приводят к опасному для жизни заболеванию. Примерно у 30% (15–45%) инфицированных в течение шести месяцев после заражения достигается спонтанное излечение.
У остальных 70% (55–85%) развивается хроническая инфекция ВГС. При хронической инфекции ВГС риск развития цирроза печени в течение следующих 20 лет составляет от 15% до 30%.
ВГС распространен во всех регионах ВОЗ. Самые высокие показатели заболеваемости наблюдаются в Регионе Восточного Средиземноморья и Европейском регионе, в каждом из которых у 12 миллионов человек имеется хроническая инфекция. В регионах Юго-Восточной Азии и Западной части Тихого океана хронически инфицированы примерно по 10 миллионов человек, а в Африканском регионе и Регионе стран Америки — 9 и 5 миллионов человек, соответственно.
Вирус гепатита С относится к гемотрансмиссивным вирусам. Наиболее распространенными путями передачи являются:
ВГС также может передаваться от инфицированной матери ребенку, а также при половых сношениях, сопровождающихся контактом с кровью (например, у лиц с множеством половых партнеров или мужчин, вступающих в половые связи с мужчинами). Однако эти механизмы передачи инфекции являются менее распространенными.
Гепатит С не передается через грудное молоко, пищевые продукты, воду или при бытовых контактах, например объятиях, поцелуях или совместном приеме пищи и напитков с инфицированным лицом.
Продолжительность инкубационного периода гепатита С составляет от двух недель до шести месяцев. Приблизительно в 80% случаев первичная инфекция протекает бессимптомно. У больных с острым течением болезни к числу симптомов относятся высокая температура, утомляемость, потеря аппетита, тошнота, рвота, боли в области брюшной полости, потемнение мочи, светлый кал, боли в суставах и желтуха (желтушное окрашивание кожных покровов и склер глаз).
Ввиду того, что первичная инфекция ВГС чаще всего протекает бессимптомно, в первое время после заражения у большинства инфицированных она не диагностируется. У пациентов с хронической инфекцией ВГС она также часто не диагностируется, поскольку болезнь протекает бессимптомно в течение десятилетий вплоть до развития вторичных симптомов, связанных с серьезным поражением печени.
Диагностика инфицирования ВГС проводится в два этапа:
В случае диагностирования хронической инфекции ВГС пациента необходимо обследовать для определения степени поражения печени (фиброз и цирроз печени). Это можно сделать с помощью биопсии печени или различных неинвазивных тестов. На основе данных о степени поражения печени принимается решение относительно методов лечения и ведения пациента.
Ранняя диагностика позволяет предотвратить развитие осложнений, связанных с инфекцией, и дальнейшую передачу вируса. ВОЗ рекомендует проводить тестирование лиц в группах повышенного риска инфицирования.
При высоких уровнях серопревалентности антител к ВГС среди населения (определяемых как серопревалентность антител к ВГС >2% или >5%), ВОЗ рекомендует, чтобы все взрослые имели доступ к тестированию на ВГС и имели возможность его проведения в сочетании с получением услуг по профилактике и лечению.
Во всем мире около 2,3 миллиона человек (6,2%) из примерно 37,7 миллиона людей, живущих с ВИЧ, имеют серологические признаки текущей или перенесенной инфекции ВГС. Во всем мире хронические заболевания печени являются одной из основных причин заболеваемости и смертности среди людей, живущих с ВИЧ.
Первичная инфекция ВГС не всегда требует лечения, поскольку у части пациентов иммунная система сама успешно справляется с вирусом. Однако лечение показано тем пациентам, у которых гепатит С переходит в хроническую форму. Целью терапии при гепатите С является полное излечение.
ВОЗ рекомендует проводить терапию на основе пангенотипных противовирусных препаратов прямого действия (ПППД) всем взрослым, подросткам и детям в возрасте до 3 лет с хронической инфекцией гепатита C. ПППД позволяют излечивать большинство ВГС-инфицированных; при этом курс лечения является коротким (обычно от 12 до 24 недель), и его продолжительность зависит от отсутствия или наличия цирроза печени. В 2022 г. ВОЗ включила новые рекомендации по лечению подростков и детей с использованием тех же пангенотипных препаратов, которые используются для взрослых.
Во многих странах с высоким уровнем дохода и уровнем дохода выше среднего стоимость лечения пангенотипными ПППД остается высокой. Однако во многих странах (главным образом, в странах с низким уровнем дохода и уровнем дохода ниже среднего) благодаря появлению препаратов-дженериков цены резко снизились. Наиболее широко применяемый и недорогой курс лечения пангенотипными ПППД предполагает использование софосбувира и даклатасвира. Во многих странах с низким и средним уровнем дохода стоимость курса лечения составляет менее 50 долл. США.
Доступ к лечению ВГС улучшается, но остается слишком ограниченным. В 2019 г. из 58 миллионов человек, живущих с ВГС, во всем мире свой диагноз знали примерно 21% (15,2 миллиона человек); при этом, к концу 2019 г. курс лечения ПППД прошли около 62% (9,4 миллиона) человек, живущих с хронической инфекции ВГС.
До недавнего времени тестирование и лечение гепатита С во многих странах основывались на моделях оказания специализированной помощи (обычно под руководством гепатолога или гастроэнтеролога) в стационарных условиях для проведения комплексной терапии. Использование схем краткосрочного перорального лечения ВГС с помощью пангенотипных ПППД при небольших побочных эффектах или их отсутствии в настоящее время требует минимальных знаний, опыта и мониторинга. ВОЗ рекомендует, чтобы тестирование, оказание помощи и лечение лиц с хроническим гепатитом С обеспечивались квалифицированными врачами и медсестрами, не являющимися специалистами в этой области.
В настоящее время тестирование, оказание помощи и лечение могут также осуществляться на безопасной основе в рамках учреждений первичной медико-санитарной помощи, служб снижения вреда и в условиях тюрем, что обеспечивает большую доступность и удобство для пациентов.
В настоящее время эффективной вакцины против гепатита С не существует; поэтому профилактика инфекции заключается в снижении риска заражения в медицинских учреждениях, а также группах повышенного риска. К ним относятся потребители инъекционных наркотиков и мужчины, вступающие в половые контакты с мужчинами, особенно инфицированные ВИЧ или применяющие предэкспозиционную профилактику ВИЧ.
Ниже приводятся некоторые из рекомендованных ВОЗ мер первичной профилактики:
Для уточнения информации обратитесь, пожалуйста, к специалистам по телефонам:
Краевой центр по профилактике и борьбе со СПИДом
Карла Маркса, 45/1
+7 (391) 226–84–18
#нацпроектдемография
#укреплениеобщественногоздоровья